Les glandes salivaires
Les glandes salivaires produisent la salive, liquide qui baigne la bouche. La salive a pour rôle d’humidifier les muqueuses du système digestif supérieur, de participer aux premières étapes de la digestion et de faciliter la progression des aliments du pharynx à l’œsophage puis à l’estomac.
Les glandes salivaires sont des glandes à sécrétion exocrine.
Anatomie des glandes salivaires
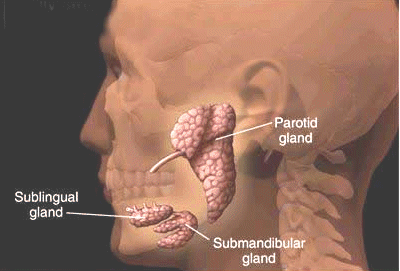
Les trois principales paires de glandes salivaires sont :
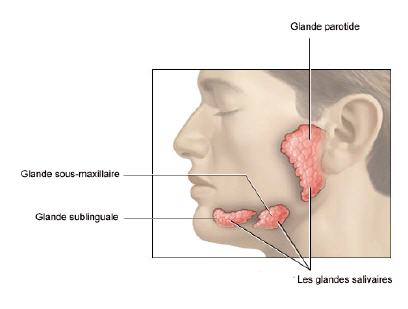
Les glandes sublinguales déversent la salive dans la bouche par l’intermédiaire de canaux qui s’abouchent sous la langue.
Les glandes sous-maxillaires déversent la salive dans la bouche par l’intermédiaire du canal de Wharton.
Les glandes parotides, les plus volumineuses, sont situées de chaque côté du visage, au-dessous et en avant des oreilles. Elles déversent la salive dans la joue par le canal de Sténon.
Il existe également de nombreuses petites glandes salivaires accessoires dans la langue, les joues, les lèvres et le palais.
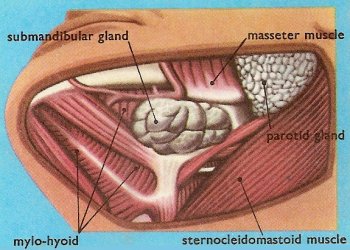
Les glandes salivaires sont enfermées dans une capsule fibreuse et divisées en lobules. Les vaisseaux et les nerfs pénètrent dans la glande par le hile et se ramifient ensuite dans les lobules.
L’unité sécrétrice du parenchyme est l’adénomère, constitué de cellules sécrétrices organisées en acini. Les sécrétions cheminent ensuite par différents canaux jusqu’à la cavité buccale.
Les cellules myoépithéliales, contractiles, participeraient à l’expulsion des produits de sécrétion.
Les cellules séreuses sécrètent une salive peu riche en mucines, alors que les cellules muqueuses sécrètent une salive plus visqueuse.
On classe les glandes salivaires selon le type cellulaire qu’elles renferment :
- Parotide : presque exclusivement des cellules séreuses
- Submandibulaire : mixte, avec prédominance de cellules séreuses
- Sublinguale : mixte, avec prédominance de cellules muqueuses
- Glandes accessoires : mixtes ou muqueuses, sauf certaines glandes linguales dorsales
Rôle dans les maladies
La pathologie la plus fréquente des glandes sous-maxillaires est la lithiase salivaire. Il s’agit de la formation d’un calcul qui bouche partiellement ou complètement l’évacuation de la salive.
Cette stase salivaire peut provoquer un gonflement sous-maxillaire, des douleurs, voire une infection locale.
On rencontre également des tumeurs des glandes salivaires. Elles sont souvent bénignes, mais peuvent aussi être malignes.
Syndrome de Gougerot-Sjögren
Le syndrome de Gougerot-Sjögren est une maladie auto-immune systémique caractérisée par une atteinte des glandes exocrines, en particulier des glandes lacrymales et salivaires.
La maladie touche environ 0,2 % de la population et concerne plus fréquemment les femmes. Elle peut être isolée ou associée à une autre maladie auto-immune.
L’atteinte la plus fréquente est celle des glandes salivaires, se manifestant par une xérostomie, c’est-à-dire une bouche sèche permanente.
L’atteinte des glandes lacrymales entraîne une sécheresse oculaire pouvant favoriser conjonctivites et ulcérations cornéennes.
D’autres manifestations sont possibles :
- Xérose cutanée
- Toux sèche chronique
- Syndrome de Raynaud
- Purpura
- Neuropathie périphérique
- Arthralgies et arthrite inflammatoire
- Signes d’autres maladies auto-immunes associées
Chirurgie des glandes salivaires
La sous-maxillectomie
La sous-maxillectomie est l’ablation de la glande sous-maxillaire.
La glande sous-maxillaire est située sous la partie horizontale de la mâchoire, latéralement.

Pourquoi faut-il opérer ?
- Parce que la glande est porteuse d’une tumeur dont il faut préciser la nature bénigne ou maligne
- Parce que la glande est le siège d’une inflammation ou d’une infection chronique, souvent d’origine lithiasique
L’intervention se déroule sous anesthésie générale, après consultation préopératoire d’anesthésie. Une courte incision cervicale est réalisée en regard de la glande, dans un pli cutané du cou.
La glande est libérée progressivement puis son canal évacuateur est lié.
En cas de tumeur, un examen anatomopathologique extemporané est souvent réalisé pendant l’intervention.
En cas de tumeur maligne, il peut être nécessaire de réaliser un curage ganglionnaire cervical, ce qui impose souvent d’agrandir l’incision.
En fin d’intervention, la voie d’abord est refermée. Un drain est souvent laissé en place pendant l’hospitalisation afin de limiter le risque d’hématome cervical postopératoire.
La durée de l’intervention est en moyenne d’une vingtaine de minutes, mais peut varier selon les difficultés chirurgicales et les résultats de l’analyse peropératoire.
Suites opératoires
- Hospitalisation généralement de 2 à 3 jours
- Douleurs habituellement modérées, calmées par antalgiques simples
- Soins locaux et pansements pendant 8 à 10 jours
- Ablation des points vers le 8e ou 10e jour postopératoire
- Légère dépression sous le rebord de la mâchoire qui s’atténue progressivement
- Cicatrice habituellement peu visible après quelques mois
Risques de l’intervention
Comme tout acte chirurgical, cette intervention comporte des risques de complications, même si elle est réalisée dans de bonnes conditions de sécurité.
Les complications hémorragiques nécessitant une reprise opératoire sont exceptionnelles.
Une asymétrie buccale transitoire lors du sourire et de la parole peut survenir en lien avec une atteinte temporaire du rameau mentonnier du nerf facial.
Une petite zone d’anesthésie sous la mâchoire peut aussi apparaître, de même qu’une cicatrice hypertrophique, très rarement.
Plus exceptionnellement encore, surtout en cas d’adhérences importantes, il peut exister une atteinte du nerf hypoglosse ou du nerf lingual.
Ces complications restent rares car ces éléments anatomiques sont bien connus du chirurgien.
La parotidectomie
La parotidectomie correspond à l’ablation partielle ou totale de la glande parotide.
Les glandes parotides sont situées devant et sous le lobule de chaque oreille.
Elles présentent une particularité anatomique importante : elles sont traversées par le nerf facial, responsable de la motricité de la moitié de la face.
Pourquoi faut-il opérer ?
- Le plus souvent, en raison d’une tumeur de la parotide dont il faut préciser la nature
- Plus rarement, pour un problème inflammatoire ou infectieux, souvent d’origine lithiasique
Certaines tumeurs bénignes peuvent augmenter de volume, s’infecter ou comporter un risque de cancérisation secondaire. D’autres sont d’emblée malignes.
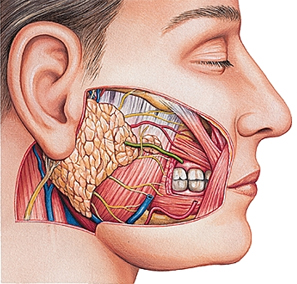
L’intervention est réalisée sous anesthésie générale. L’incision débute juste en avant de l’oreille, contourne le lobule puis se prolonge dans le cou.
Chez certaines patientes, elle peut suivre le trajet d’une incision de lifting cervico-facial pour être plus discrète.
Le nerf facial est repéré et disséqué afin de permettre l’ablation de la tumeur et du tissu glandulaire concerné.
Un examen anatomopathologique extemporané est souvent réalisé pendant l’intervention afin de guider le geste chirurgical.
- Parotidectomie partielle si la tumeur est strictement bénigne et sans risque de récidive
- Parotidectomie quasi totale en cas d’adénome pléomorphe
- Parotidectomie totale, parfois associée à un curage ganglionnaire, en cas de tumeur maligne
En fin d’intervention, un drain est souvent mis en place pour diminuer le risque d’hématome postopératoire.
La durée de l’intervention varie d’une à plusieurs heures selon la difficulté chirurgicale et les résultats de l’analyse peropératoire.
Suites opératoires
- Hospitalisation en général de 3 à 5 jours
- Soins locaux et pansements pendant 8 à 10 jours
- Ablation des points vers le 8e ou 10e jour postopératoire
- Douleurs ou gêne transitoire à la mastication
- Douleurs cervicales possibles
- Dépression derrière l’angle de la mâchoire dans certains cas
- Perte de sensibilité de la partie basse de la joue et du pavillon fréquente mais habituelle
- Parésie faciale transitoire possible avec récupération souvent en 1 à 2 mois
Si la fermeture palpébrale est insuffisante, une protection oculaire temporaire peut être nécessaire. Toute douleur ou rougeur de l’œil doit être signalée rapidement.
Risques de l’intervention
Comme toute intervention chirurgicale, la parotidectomie comporte des risques, même lorsque les conditions de sécurité sont optimales.
Les complications hémorragiques nécessitant une reprise chirurgicale restent exceptionnelles.
Dans les mois suivant l’intervention, un syndrome de Frey peut apparaître : transpiration de la région opérée lors des repas. Ce phénomène est inconstant, d’intensité variable, et doit être signalé au chirurgien.
La cicatrice peut rester sensible ou inflammatoire pendant plusieurs mois.
La paralysie faciale définitive reste exceptionnelle. Elle peut survenir en cas de chirurgie difficile, de réintervention ou de tumeur cancéreuse envahissant le nerf.
